 ��������
��������
�������ƣ�
(1)Ѫ�����ͣ�Ϊ��Ҫ������ʹ�Ѽ������Ѫ���Ӳ��ױ�ѭ���еĿ������������ƣ���������ά�����γɣ���ʹѪ˨�������������������ˡ��ݿ˺�
�����Դ������껼�ߡ�
(2)����
Ѫ���������������ˣ������С�С������ˣ��練��������������ȡѪ�������ܣ��رɾ�������ǻ������ܽ���Ӫ��֧�ּ�������Һ����Ѫ�ߣ�����֯���˺��ײ�����Դ�Ժ���Դ�ԵĻ�����Ѫ��ø��
(3)����״̬���������˺�ɵ�����Ѫ���Ƹı䡣�������˺�������֯���ˣ�Ѫ����Ƥ���𣬴�����ϸ���ƻ���������Դ�Ժ���Դ����Ѫ���̣���ʹѪ�����̣��γ�Ѫ˨��
2.���������ı仯
(1)����ϵͳ�ĸı䣺
�ٷ�����Чǻ���ӣ���˨�������������Ѫ����ע��ʹͨ��������ʧ�������ܽ������彻�����ʷ�����Чǻ����
��ͨ�����ޣ�˨���ͷŵ�5����ɫ�����鰷�������ĵȾ�������֧���ܾ��Σ�ͨ�����͡�����Ϊ����������ֱ����С�����������������ߡ�
�۷��ݱ����������ɥʧ�����ݱ������������Ҫ��ά�ַ��ݵ��ȶ��ԡ�����ëϸѪ��Ѫ���ж�2��3h�����ݱ���������ʼ��٣��ж�12��15h�������ѷdz����أ�Ѫ����ȫ�ж�24��48h�����ݿɱ��μ����ݣ�����
�β������ٴ�������
��Ѫ��
�ܵ���Ѫ֢����������ԭ����Ѫ֢���������ζ���ѹ��������ʱ��ԭ������ͨ������Ѫ����ӯ���ӣ�ͨ������������ʧ��������ʱ�ɳ��ַ������Ĺ���˥��ʱ�����ڻ�Ͼ���Ѫ����ѹ�ĵ��¾��ɼ���ȱ����
�ݵ�̼��Ѫ֢��Ϊ�˲���ͨ��������ʧ����������Чͨ������������ͨ����ʹPaCO2�½���
(2)Ѫ������ѧ�ı䣺������˨���������Ѫ�ܴ����٣�ʹ��ëϸѪ���������ӣ��ζ���ѹ���ߣ�����������˥�ߣ����ʼӿ죬����Ѫ���Ȼ���ͣ�Ѫѹ�½��ȡ�70%����ƽ���ζ���ѹ����2.7kPa(20mmHg)��һ��ߴ�3.3��4.0kPa(25��30mmHg)��Ѫ������ѧ�ı�̶���Ҫ����������������
�ٹ������̶ȣ���ëϸѪ�ܴ��Ĵ��������dz���ֻ����50%���ϵ�Ѫ�ܴ�������ʱ���ų���
�ζ�����ѹ��ʵ���Ϸ�Ѫ������20%��30%ʱ�����ѳ���
�ζ�����ѹ��������������Һ���صIJ��롣
������Һ���أ�������ζ��������⣬Ҳ�����״��������ѭ��Ѫ��������Σ�������������������IJ���ͣ��
��˨��ǰ�ġ��μ���״̬��Ӱ���˨���Ľ����
(3)����Һ���ʵı仯������Ѫ˨���渲���ж�����ѪС�弰��Ѫø�����ڲ�����ά�����������ھ�������øԭ����˨���ڷ�Ѫ�������ƶ�ʱ������ѪС���ѿ������ͷŸ���Ѫ�ܻ������ʣ��������ʡ��������ء������ᡢ�鰷��5����ɫ��������Ӱ���TXA2�������ġ�ǰ�����ؼ���ά���������(fibrin degradation products��FDP)�ȡ����ǿ��Դ̼��εĸ������������ݱ��ϵ�J����������Ĵ̼����壬�Ӷ�����������ѡ����ʼӿ졢���ԡ�֧���ܺ�Ѫ�ܾ��Ρ�Ѫ��ͨ�����ӣ�ͬʱҲ���˷εķǺ�����л���ܡ�
 ���
���
��ϣ���˨����ϱȽ����ѣ�©���ʺܸߣ�����ʬ�죬©���ʴ�60%��79%���б���ʬ�첡����Ϸ�˨��23������3��(13%)��ǰ��ϣ��������20��(87%)���������ط�˨������δ��ʱ��δ�ܻ����Ϻ����ƶ�ͻȻ������
1.���������˨������Ļ���Ҫע�����¼�����
(1)��˨�����ٴ����ֶ������������������ߣ����߿���
��Դ���ݿ�����������������Ҫ֢״�ǡ���ԭ�Ļ��������ѣ���̶����ĵ�ͼ��X����Ƭ�����������
(3)Ѱ���ĵ�ͼ��X����Ƭ�������������������ĵ�ͼ������
����֧�������������ص���T�����õȡ�X����Ƭ���־ֲ���Ѫ������ϡ�����٣���
�β����ͷξֲ�������Ӱ��һ����飬��ָ�����ز�X�������������ų���˨�����ܡ�
(4)����Ѫ�����������쳣����PaO
2�½���
�����Լ��ж�������-����Ѫ����ѹ�����ӵȡ�
2.�Կ��ɷ�˨������Ҫ�������м��
(1)�����飺����Ƭ���ĵ�ͼ��ѪҺ���������ѪҺ�������飬��Ҫʱ�ɽ�����ά֧���ܾ���̵ϸ�������ȼ�顣
(2)�����Ժ����������ȶԿ��ɷ�˨����Ӧ���з�ͨ��/���������顣����Э��ҽԺ����1993�����ķ�ͨ��/������������Ϸ�Ϊ���ٸ߶ȿ��ɡ����жȿ��ɡ��۵Ͷȿ��ɡ�����������201���μ�飬��52�����Ϊ��˨��������45���߶ȿ�����ȫ��ȷ�121����������1�������Ϊ��˨������˷�ͨ��/���������߶ȿ��ɻ������ߣ�����ٴ�����ȷ����ų������Է�ͨ��/��������Ϊ�Ͷȿ����ߣ����ٴ������С��߶ȿ��ɷ�˨���ߣ�Ӧ��һ�����ζ�����Ӱ������©�
(3)�ζ�����Ӱ������ͨ��/������������Ӱ����ȷ��Ŀ��ɻ���Ӧ�зζ�����Ӱ����ʹ����15%��50%�Ļ��ߵõ���˨����ϣ���֮�������ų���˨�����������ԭ�����Ե��ġ��μ������˨��ʱ���Ͳ�������ɨ�衣Ϊ�ṩ�������ݣ�ֱ�ӿ����ζ�����Ӱ�����ѡ�����ּ�ӰѪ����Ӱ��MRI��
 ����
����
���ƣ�
1.һ������ �Դ���Ϣ��������ֹʹ�����5��10mg��Ƥ��ע�䣬���ԡ��ݿ˻����˥���߽��á��⾷������Ʒ0.5��1mg����ע���Լ�����������������ֹ�ζ�����״�������侷�Σ���Ҫʱ��ÿ1��4Сʱ���ظ�ע�䡣
2.���Է�Դ�����ಡ�Ľ�������
(1)���ݿ����ƣ��ö�Ͱ�20��40mg��
���ǰ�(
������)20��40mg������5%
������Һ100��200ml�о��Ρ������
��ͷӶ���5��15µg/kg���Σ������������Լ������ú���Ѫ�����á�
(3)�ζ�����ѹ���Զ���Ѫѹ�ߣ�����������0.5��8��g/(kg��min)���Σ�������ʼ��С����������ѹ��13.3kPa���ϣ�����
�������5��10mg������5%
������Һ500ml�о��Ρ�
(4)��֧���ܾ��������ߣ�Ӧ����
�����0.25g������50%
������Һ20��40ml�о�ע����ҪʱӦ�õ�������10mg��ע��
(5)������������ʧ���ߣ������50��100mg��ע����Сʱ�ڴ�200��300mg����2mg/min���ٶȾ��Ρ����ٷ�������ʧ���ߣ���ѡ
���C 0.4��0.8mg������50%
������Һ20��40ml�о�ע����ά������5mg������50%
������Һ20ml�о�ע��
3.��������
(1)
���������ٴ�һ��ȷ���߶ȿ��ɼ��Է�˨�������������Խ���֤�ߣ�Ӧ������ʼ
�������ơ�
�����ǴӶ���ķλ��������ȡ�ģ������ǵ�������������������п������ã���ֱ��Ӱ����Ѫ�����еĶ�����ڡ�������ƽ��Ϊ15000��������ҩʱ�������Ϊ90min����Ҫ�ڸ����н��⡣��������ѪС��ۼ����ѿ�������ֹ�������ʴ����ͷš���
�����뿹
��Ѫø���ʱ��������ֹ
��Ѫø���γɣ���Ҳ�ܴ�ʹ��ά�����ܽ⣬�Ӷ���ֹѪ˨���������������ܽ⡣
�ٳ������Σ������ھ��˨���ߡ��״�Ӧ�ô����(10000��20000U)����ע������������ѪС��𤸽��˨���ϡ�2��4h��ʼ���Ʒ���ÿСʱ����1000U������Һ�ÿ��Ƶ��١�ÿ������25000U��������棬ÿ
�����20000��40000U��Ƥ��ע��Σ�9��10��Ϊ1�Ƴ̡�
�ڼ�Ͼ�ע��ÿ4Сʱ(5000U
����)��ÿ6Сʱ(7500U
����)��ע1�Ρ�ÿ������Ϊ36000U��
�ۼ��Ƥ��ע�䣺ÿ4Сʱ(5000U)��8Сʱ(10000U)��12Сʱ(20000U)Ƥ��ע��1�Ρ�������⼡ע����ֹ����Ѫ�ס�
����һ������ʹ��9��10�죬��˨��Σ��������ʧ���ƶ�����û�з�˨��֢״����ʱ�ɺ��ÿڷ������������ڷ���������Чʱ������ͣ��
������
ʹ��
�����IJ���֢��Ҫ�dz�Ѫ����Ѫ��λ������Ƥ����ܴ������θ��������Ĥ���϶���ڡ������������60�꣬�����쳣��Ѫ����֢���ƾ��Ը��ס�����ѹ����14.6kPa(110mmHg)�����طζ�����ѹ֢�ߣ�������Ѫ���������
��������ʱ�����������Ѫʱ��Ĺ��ܼ�⣬������������ֵ��1.5��2����һ��������Ѫ������ͣ��
���������õ���
�㾫�����Կ�
����������Ѫֹͣ������С����
�������ơ�
ʹ��
�����Ľ���֤Ϊ2���������Գ�Ѫ���Ρ������ܲ�ȫ�����г�Ѫ�Լ������������������10���ڸ�����������(�������ڼ��ۿ�����)���Ǽ���ϸ��������Ĥ���ߡ�
(2)�ͷ�����
����������
�����Ƽ����ɷ�ֹ����Ѫ˨�γɺ�Ѫ�鲥ɢ������Щ�Ƽ����Ƕ��ɢ�Եģ�����������ܴ�Ӧ�ú��Ѫ����֢��ѪС�����֢�����ʽϸߡ��������Ʊ��ɹ��ͷ�����
�������俹���������������С֮��Ϊ���ȹ�ϵ���ͷ�����
������Ԥ������Ѫ˨�γɵ������볣��
�������ƣ������Ѫ����֢�Ͷ�ѪС�幦�ܵ��������������Լ������б��棬�ͷ�����
����������������Ѫ˨�Բ��䣬��Чȷ�С���ȫ��
(3)ά����K������Ϊ���õĿڷ���������������������ά����K����Ѫ���ӡ�Ŀǰ������õ���
�����㶹��(
�¿���)Ƭ�����ÿ죬�ڷ���36��48h����߷塣�״���Ϊ2��4mg��ά����Ϊ1��2mg/d��Ҳ����˫�㶹�ػ�
˫�㶹�����ڷ�������Ϊ200mg������100mg���Ժ�ÿ��25��75mg����������15��20mg������5��10mg��ά����Ϊÿ��2.5��5mg�������ڷ�������ά����������
��Ѫøԭ��ȵ��ڣ�ʹ�䱣����20%��30%��˫�㶹�ء�
˫�㶹�������������ַ�����������Ҫ��һ��ʱ�䣬��������
�������죬ֱ���ڷ������������ò�ͣ��
������һ��ڷ������������3���£��Ժ��Ƿ����������ȡ����˨��Σ�����صĴ�������������������Ƶ�Σ���ԡ�
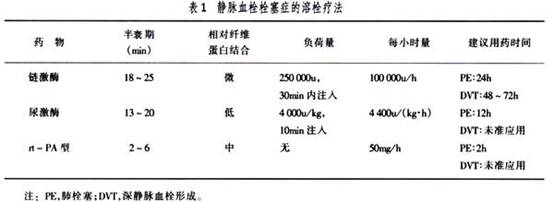
4.��˨���� ���Ѫ˨�γɺͷ�˨��������������������˨���ơ�����FDA������3����˨ҩ������ڷ�˨�����ƣ�������ø(Streptakinase)����ø(Urokinase)��������֯��
����øԭ���(rt-PA)�����1��ʾ��
��˨ҩ�����Ч�������϶������о�֤ʵ��Ч���ر��Σ�������ķ�˨������˨�����Ѫ������ѧ������Ⱥͺ��������ϰ�ʱ��Ӧ������˨ҩ�����˨�Ʒ����в���֮������������ӣ�����˨�Ʒ��볣��
�������Ƶ�Զ�ڶԱ���Ч�۲���١�����˨�Ʒ��ij�Ѫ���ձ�
�������ƴ���˨�Ʒ����ڷ�˨������Ѫ˨����Ѽ�������ҩ������δ�϶����ܾ���һ����˨���ƺ����뾲ע
�������Ի����ֿڷ���ά�ֳ��濹������ֹѪ˨�ٷ�������б��������ÿ���������˨���ƣ��ܸ���Ч���ܽ�ζ����������Ѫ˨��ֱ����������Һ��������ķ�Ѫ��������Ӧ���Ӷ����ӷ�ѪҺ���������ͷζ�����ѹ����ת�����ҹ��ܲ�ȫ�����ٸ����ͽ��Ͳ����ʡ�
5.��˨��ժ���� �ݱ����������ʸߴ�65%��70%���������Կ���Ȳ��ֻ��ߵ������������ϸ���������ָ�����ٷζ�����Ӱ֤����Ѫ����50%���ϱ�������˨��λ�ڷζ�����ζ�������֧���ڿ�������˨����ʧ�ܻ��н���֤�ߡ��۾����ƺ����������ص���Ѫ֢���ݿ˺�����������ʱ��
��ȱ������������Ҳ�ɽ��о�������������ȡ�ζ����ھ�Ѫ˨����������Ѫ�ܳ�����ͬʱ���ɽ��оֲ�С������˨���ơ�
6.ǻ��������� ��ҪԤ��˨���ĸ�������Σ����Ѫ�ܴ��������������С�ɡ״װ�á���ɸ�����۵����ȡ�ǻ�����������֧ѭ��Ѫ�ܹܾ���������˨�ӿ�ͨ����֧ѭ������ζ�����������ľֲ�Ҳ����Ѫ˨�γɡ����������������������������������������ơ�



 ���в�ѧ
���в�ѧ
 ����
����
 ��������
��������
 �ٴ�����
�ٴ�����
 ����֢
����֢
 ʵ���Ҽ��
ʵ���Ҽ��
 �����������
�����������
 ���
���
 �������
�������
 ����
����
 Ԥ��
Ԥ��
 Ԥ��
Ԥ��